 Le infezioni respiratorie acute (ARI) sono patologie caratterizzate da sintomi a carico delle alte o basse vie respiratorie, che provocano gli esiti più gravi nei bambini e negli anziani.
Le infezioni respiratorie acute (ARI) sono patologie caratterizzate da sintomi a carico delle alte o basse vie respiratorie, che provocano gli esiti più gravi nei bambini e negli anziani.
Le ARI comprendono il COVID-19 (Corona Virus Disease 19), che ha portato alla ribalta misure di prevenzione come lockdown, isolamento, contumacia, disinfezione, ecc. Il virus Sars-Cov2 è stato devastante se si pensa che dal suo esordio fino al 13 dicembre 2023 ha provocato circa 7 milioni di morti. Sars-COV2, nel periodo 2019-2022, ha oscurato i virus influenzali, altri protagonisti tra gli attori responsabili delle ARI.
I virus influenzali sono responsabili di circa un miliardo di casi all’anno in tutto il mondo. I decessi stimati sarebbero da 290.000 a 650.000 (1), dei quali circa 8000 in media in Italia (2).
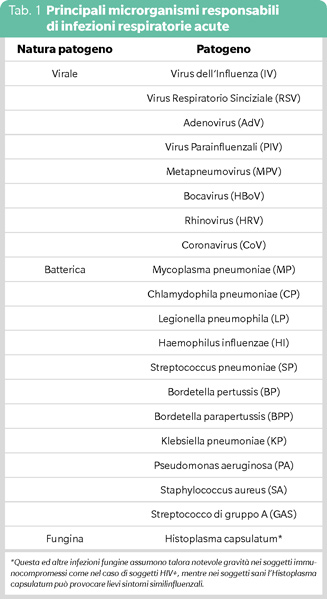
Nella galassia di patogeni delle ARI (Tabella 1) troviamo anche altri virus, batteri e funghi. Si stima che nel mondo i decessi per ARI nei bambini sotto i 5 anni siano 4,3 milioni all’anno (3).
I batteri provocano spesso ARI, che talora conseguono a infezioni virali e opportunistiche come le ARI da miceti, che si manifestano soprattutto in soggetti immunocompromessi.
Per la prevenzione delle ARI è fondamentale che il Servizio Sanitario Nazionale (SSN) sia ben preparato, per questo motivo è necessario che si doti di un piano pandemico aggiornato da predisporre annualmente in modo flessibile, poiché è possibile che emergano patogeni respiratori caratterizzati da elevata morbosità e mortalità. Il piano deve prevedere l’eventuale chiusura delle frontiere e, in tal senso appare evidente l’importanza degli Uffici di Sanità di frontiera.
Particolarmente importante è poi la sorveglianza nazionale sulla diffusione delle ARI. In Italia esiste una sorveglianza delle ARI ed in particolare dell’influenza (4). Un numero significativo di Medici di Medicina Generale funge da sentinella e invia segnalazioni all’Istituto Superiore di Sanità, che elabora la curva epidemiologica delle ARI in modo che sia possibile allertare tempestivamente gli ospedali che devono essere organizzati per ricevere le richieste di prestazioni quando ci sarà l’epidemia, specie quella influenzale (ad esempio pianificare l’attività del pronto soccorso).
 I Dipartimenti di prevenzione delle singole Aziende Sanitarie Locali (AASSLL) e in particolare i servizi di Igiene e Sanità Pubblica sono importanti, ad esempio per educare la popolazione e per favorire ed eseguire le vaccinazioni in collaborazione con medici di base e pediatri, in primo luogo quelle dell’influenza stagionale e del COVID-19, con particolare riguardo ai soggetti fragili (Tabella 2).
I Dipartimenti di prevenzione delle singole Aziende Sanitarie Locali (AASSLL) e in particolare i servizi di Igiene e Sanità Pubblica sono importanti, ad esempio per educare la popolazione e per favorire ed eseguire le vaccinazioni in collaborazione con medici di base e pediatri, in primo luogo quelle dell’influenza stagionale e del COVID-19, con particolare riguardo ai soggetti fragili (Tabella 2).
Gli interventi di profilassi
La prevenzione delle malattie infettive prevede interventi di profilassi diretta e indiretta. Quando si agisce sul malato per ostacolare il contagio dei sani, si parla di misure di profilassi diretta (denuncia di malattia, accertamento diagnostico, isolamento e contumacia). Per le ARI non è prevista la denuncia a meno che si verifichino dei focolai epidemici, mentre per la pandemia COVID-19 sono state adottate misure specifiche, che prevedevano nelle fasi iniziali l’accertamento diagnostico basato solo sulla definizione di caso. Messi a punto i test diagnostici, come la Reverse Transcriptase-Polymerase Chain Reaction (RT-PCR), è stato possibile l’accertamento con sicurezza con il tampone molecolare. All’accertamento diagnostico deve seguire l’isolamento. Quasi sempre domiciliare e che dovrebbe durare (contumacia) fino alla scomparsa dei sintomi. Per quanto riguarda il COVID-19, una circolare ministeriale dell’11 agosto 2023 ha abolito l’obbligo dell’isolamento ma raccomanda di evitare il contatto con persone fragili. Consigliabile è anche l’isolamento fino alla negativizzazione del tampone (il test antigenico è affidabile e facile da eseguire anche a domicilio).
La profilassi indiretta si applica al soggetto sano. Essa è intesa a creare barriere per evitare il contagio. Il lockdown (confinamento) è una misura estrema, che durante la pandemia COVID-19 è stata adottata anche in Italia. Questo prevedeva, tra l’altro: il coprifuoco, la chiusura delle scuole, dei bar, dei ristoranti, dei luoghi di lavoro, ecc. e il divieto di spostarsi. La finalità di questa misura era quella di mitigare la pandemia e di appiattire la curva dei contagi, dando sollievo agli ospedali e ai centri di terapia intensiva. Infatti, l’indice base di riproducibilità della malattia, stimato all’inizio del COVID-19 in 3 persone contagiate per ogni infetto è passata dopo il lockdown a un indice di riproducibilità netto variabile tra 0,5 – 0,7 persone.
Tra le misure da attuare sui soggetti sani si possono considerare: l’educazione della popolazione, i dispostivi individuali di protezione (DPI) e la disinfezione. L’educazione consiste nel realizzare attività di comunicazione sul rischio generato dalle ARI e sull’utilità della vaccinazione contro l’influenza, il COVID-19, il virus respiratorio sinciziale (RSV), ecc. In più, la messaggistica dovrebbe promuovere una buona igiene delle mani, incoraggiare le persone a rimanere a casa se malate e favorire un’adeguata igiene degli ambienti confinati (5).
L’OMS (Organizzazione Mondiale della Sanità), i CDC (Centers for Disease Control), l’ECDC (European Center for Disease Control), il Ministero della Sanità, ecc. raccomandano decisamente il lavaggio delle mani. Uno studio di revisione e metanalisi ha dimostrato che il lavaggio delle mani può ridurre del 17% la morbosità per ARI (6).
Tra i DPI, le mascherine sono di fondamentale importanza poiché aiutano a ridurre il contagio specie se si visitano spazi affollati e chiusi; come dimostra uno studio recente, aumentando del 29% il loro uso, è infatti possibile ridurre del 10% la morbosità del COVID-19 (7).
La disinfezione con saponi liquidi e gel disinfettanti a base di cloro e alcool è stata particolarmente applicata nel periodo del lockdown.
I vaccini per le ARI
La vaccinazione è il caposaldo della lotta alle ARI. Non ci sono vaccini per tutte le ARI, però essi sono disponibili per l’influenza, il COVID-19, l’RSV, lo pneumococco (S. pneumoniae), la Bordetella pertussis e l’Haemophilus di tipo b. Per l’influenza si dispone di vaccini con virus ucciso coltivato in uovo embrionato di pollo o in colture cellulari e vaccini viventi attenuati. Per superare la variabilità del virus, ogni anno il vaccino viene aggiornato. Il virus SARS-COV-2 mostra una discreta variabilità e necessita di aggiornamenti periodici. Esistono diversi tipi di vaccino anti-COVID; il più innovativo di questi è quello che utilizza molecole di acido ribonucleico messaggero (mRNA) (8). I ricercatori Katalin Karikó e Drew Weissman sono stati insigniti del premio Nobel per aver gettato le basi dei vaccini a mRna. Sia la vaccinazione per l’influenza sia quella per il COVID-19 sono raccomandate per tutti i soggetti fragili e per alcune categorie di lavoratori, come ad esempio il personale sanitario.
A proposito dell’RSV, esso di solito causa lievi sintomi simili al raffreddore, tuttavia, nelle persone vulnerabili, come i neonati e gli anziani, può avere conseguenze gravi, come la bronchiolite o la polmonite. Di recente è stato autorizzato il vaccino contro l’RSV per i soggetti anziani con più di 59 anni. Un recente studio (9) ha dimostrato che la vaccinazione dal 24° al 36° mese di gravidanza avrebbe un’efficacia dell’82% nel prevenire le infezioni del basso tratto respiratorio nei primi 90 giorni di vita.
Un altro vaccino raccomandato per i soggetti fragili è quello contro lo S. pneumoniae. Di questo patogeno, sulla base dell’antigene capsulare si distinguono più di 90 sierotipi. Attualmente, sono disponibili vaccini polisaccaridici contro 23 e vaccini coniugati contro 13 e 15 tipi di S. pneumoniae. Il Piano Nazionale per la Prevenzione Vaccinale (PNPV) 2023-2025 (10) prevede la vaccinazione nel primo anno vita e negli anziani a 65 anni.
Un’altra infezione da considerare è la pertosse. Dopo l’introduzione del vaccino acellulare nel 1994 nel nostro Paese la morbosità si è molto ridotta. Tuttavia, poiché la protezione diminuisce nel tempo, è necessario fare dei richiami, specie nell’adolescente, per mantenere attiva la strategia del bozzolo per il neonato (cocooning strategy). Tale strategia prevede di creare attorno al neonato una cintura protettiva di soggetti immunizzati (11). Inoltre, il vaccino, contenente il corrispondente polisaccaride di capsula, contro le infezioni da Haemophilus Influentiae di tipo b si è dimostrato molto efficace nel prevenire infezioni gravi (ad es, meningite e infiammazione acuta dell’epiglottide) nel bambino sotto i 5 anni di età. Grazie alla vaccinazione, dal 1999, in Italia, le infezioni provocate da questo patogeno hanno subito un drastico decremento.
Tra le pratiche di profilassi indiretta si annovera l’immunoprofilassi, che si applica all’infezione da RSV nel neonato. Essa utilizza gli anticorpi monoclonali che vengono somministrati ai neonati immaturi.
Anche la chemioprofilassi può essere praticata, ne è un esempio la profilassi contro l’influenza con specifici antivirali. Questi farmaci appartengono alla categoria dei farmaci anti-neuroaminidasi (zanamivir e oseltamivir).
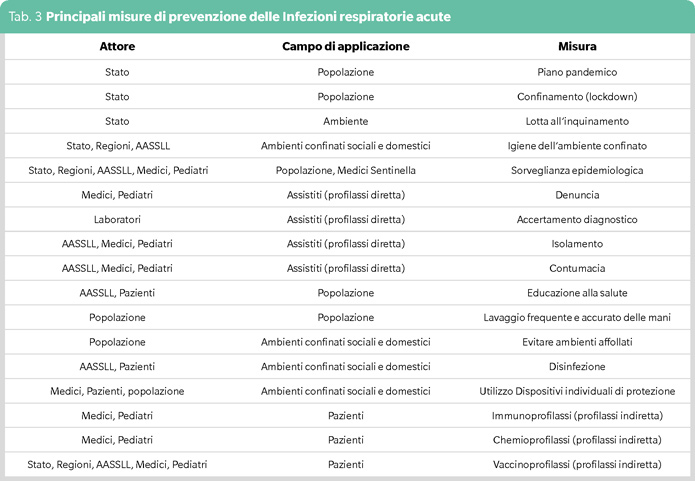
La prevenzione delle ARI implica dunque interventi articolati (Tabella 3). Una popolazione educata alla salute in maniera adeguata può applicarli nel modo migliore.
Box Take home messages
- Le ARI sono uno dei maggiori problemi di Sanità Pubblica a livello mondiale
- È importante che ogni Stato si doti di un piano pandemico annuale per affrontare possibili situazioni di crisi conseguenti all’emergere di nuovi patogeni
- Per potere intervenire tempestivamente è importante l’organizzazione e il funzionamento continuo di una sorveglianza nazionale delle ARI
- È importante che il SSN sia costantemente dotato di strutture, attrezzature, materiali e farmaci anche nella previsione di dover affrontare situazioni critiche come le pandemie
- Ogni sforzo deve essere fatto per migliorare le conoscenze della popolazione sul rischio legato alle ARI
- Bisogna enfatizzare l’importanza delle vaccinazioni disponibili, favorendone la massima diffusione
- Bisogna promuovere il lavaggio delle mani, l’uso dei DPI e dei disinfettanti
- È opportuno incoraggiare le persone a rimanere a casa se malate e favorire l’igiene degli ambienti confinati (sanitari, sociali e domestici).
- OMS: https://www.who.int/teams/global-influenza-programme/surveillance-and-monitoring/burden-of-disease
- ISS: https://www.epicentro.iss.it/influenza/sorveglianza-mortalita-influenza#:~:text=Per%20questo%20motivo%20diversi%20studi,complicanze %20ogni%20anno%20in%20Italia
- Vinod A, Kaimal RS. Study on acute respiratory infection in children aged 1 year to 5 years-A hospital-based cross-sectional study. J Family Med Prim Care. 2023;12(4):666-671.
- ISS: https://respivirnet.iss.it/Default.aspx?ReturnUrl=%2f.
- ECDC: https://www.ecdc.europa.eu/en/news-events/public-health-action-needed-mitigate-impact-respiratory-pathogens-2023-24-winter-season
- Ross I, Bick S, Ayieko P, Dreibelbis R, et al. Effectiveness of handwashing with soap for preventing acute respiratory infections in low-income and middle-income countries: a systematic review and meta-analysis. Lancet. 2023;401(10389):1681-1690.
- Abaluck J, Kwong LH, Styczynski A, et al. Impact of community masking on COVID-19: A cluster-randomized trial in Bangladesh. Science. 2022;375(6577):eabi9069.
- Fang E, Liu X, Li M, et al. Advances in COVID-19 mRNA vaccine development. Signal Transduct Target Ther. 2022;7(1):94.
- Kampmann B, Madhi SA, Munjal I, et al. Bivalent Prefusion F Vaccine in Pregnancy to Prevent RSV Illness in Infants. N Engl J Med. 2023;388(16):1451-1464.
- Piano Nazionale per la Prevenzione vaccinale (PNPV) 2023-2025.G.U. Serie Generale, n.194 del 21 agosto 2023
- Swamy GK, Wheeler SM. Neonatal pertussis, cocooning and maternal immunization. Expert Rev Vaccines. 2014;13(9):1107-14.







