L’antimicrobico-resistenza rappresenta una crescente minaccia per la salute pubblica globale; in Italia, in particolare, si osserva un’iperendemia di Gram-negativi multiresistenti, aggravata da significative criticità nelle strategie di contrasto.
Attualmente, le politiche sanitarie, anche su stimolo dell’European Centre for Disease Prevention and Control (ECDC), sono orientate a una progressiva implementazione di protocolli evidence-based e a interventi volti a migliorare l’infection prevention and control e l’ottimizzazione dell’antimicrobial stewardship.
Ottimizzazione dell'uso degli antibiotici: le terapie domiciliari endovenose
Numerose evidenze scientifiche dimostrano una forte correlazione tra la durata del ricovero ospedaliero e l’incidenza di infezioni da patogeni multiresistenti, con un incremento dell’1% del rischio infettivo per ogni giornata di degenza. Pertanto, nell’attuale panorama epidemiologico italiano, un contributo significativo nella lotta contro l’antimicrobico-resistenza può derivare da nuove strategie terapeutiche, come la terapia antibiotica parenterale ambulatoriale (OPAT), finalizzata alla riduzione dei tempi di ospedalizzazione e, conseguentemente, del rischio di esposizione a batteri multi-drug resistant (MDR). La crescente disponibilità di strutture territoriali in grado di erogare terapie domiciliari endovenose sta favorendo pertanto il ricorso all’OPAT come strumento per contrastare la diffusione delle multiresistenze e per ridurre i rischi relati alla degenza ospedaliera.
L’OPAT è infatti un approccio innovativo che consente ai pazienti di ricevere antibiotici per via endovenosa al di fuori dell’ambiente ospedaliero, tipicamente a domicilio, in ambulatori dedicati o attraverso centri di infusione. Questo modello mira a fornire un trattamento antimicrobico efficace riducendo la durata del ricovero ospedaliero, migliorando il comfort del paziente e abbattendo i costi sanitari. Le OPAT offrono molteplici vantaggi, tra cui la riduzione dei tempi di degenza ospedaliera, dei costi associati e dei rischi correlati a prolungati ricoveri. Inoltre, le OPAT favoriscono l’implementazione di pratiche di stewardship antibiotica, contribuendo a ottimizzare l’uso degli antibiotici e a mitigare il rischio di diffusione intraospedaliera di batteri multiresistenti.
Le OPAT nella gestione delle infezioni da bacilli Gram-negativi multiresistenti
L’attuale emergenza epidemiologica e la conseguente necessità di ottimizzare risorse gestionali spesso limitate, spingono le strutture sanitarie ad implementare strategie che riducano al minimo i tempi di degenza e il rischio di diffusione nosocomiale di patogeni multiresistenti. L’ostacolo principale alla dimissione precoce di pazienti con infezioni difficili da trattare, causate da microrganismi multiresistenti, è la mancanza di terapie orali o intramuscolari equivalenti ai trattamenti endovenosi mirati disponibili solo in ambito ospedaliero.
In quest’ottica, l’approccio OPAT si presenta come una risorsa efficace per il trattamento di pazienti con infezioni da MDR in setting extraospedalieri, quando appropriato e possibile. Tuttavia, le esperienze cliniche con OPAT su batteri Gram-negativi MDR sono ancora sporadiche e solo recentemente l’argomento ha iniziato ad essere affrontato in modo più sistematico.
Le evidenze presenti in letteratura si basano principalmente su case series, analisi retrospettive e sulla valutazione di farmaci consolidati, oggi impiegati in terapia combinata anti-MDR, come ad esempio ceftazidima, meropenem, aztreonam e fosfomicina.
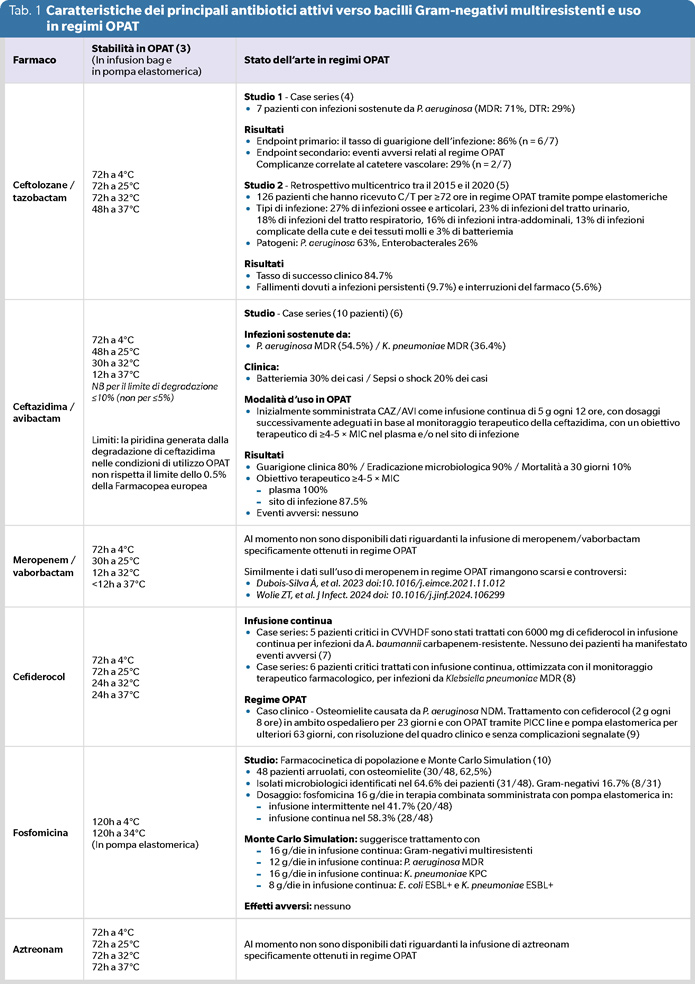
La tabella 1 riporta le esperienze più recenti con i farmaci comunemente utilizzati per il trattamento delle infezioni multiresistenti da bacilli Gram-negativi.
Il paradosso della stewardship antibiotica in corso di OPAT
La scelta del farmaco antimicrobico rappresenta un momento cruciale nella gestione del paziente anche nell’ambito di regimi OPAT.
Idealmente, il farmaco dovrebbe essere selezionato in base a criteri di efficacia, sicurezza, spettro d’azione ristretto e minimo rischio di effetti collaterali, inclusi lo sviluppo di resistenza e l’insorgenza di infezioni correlate all’assistenza sanitaria.
Nell’ambito delle OPAT, pur mantenendo questi principi fondamentali, la praticità del dosaggio e la possibilità di favorire una dimissione precoce o evitare il ricovero possono talvolta assumere un’importanza preponderante rispetto alla scelta di un farmaco a spettro d’azione più ristretto, qualora quest’ultimo presentasse criticità logistiche o gestionali incompatibili con l’erogazione domiciliare della terapia. D’altra parte, la strategia OPAT permette di massimizzare l’efficacia del trattamento contro agenti patogeni potenzialmente multiresistenti in un ambiente in cui la loro trasmissibilità è ridotta al minimo.
Un’attenta valutazione del rapporto rischio-beneficio, considerando sia le caratteristiche del paziente che le peculiarità del contesto assistenziale, resta quindi un tempo fondamentale nella scelta per garantire un utilizzo appropriato e ottimale degli antibiotici.
Limiti della strategia OPAT
Nonostante gli indubbi vantaggi che le strategie OPAT offrono dal punto di vista terapeutico e organizzativo, la loro gestione deve misurarsi con alcuni aspetti relati alle caratteristiche intrinseche delle molecole utilizzate, in particolare con la stabilità delle soluzioni ottenute una volta diluiti i farmaci.
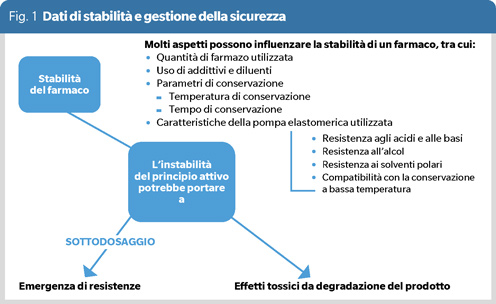 Secondo la Farmacopea ufficiale della Repubblica Italiana XII (Edizione 2008, rev. 2018) un medicamento è considerato stabile quando, in un determinato periodo di tempo, le sue proprietà essenziali non cambiano o cambiano entro limiti tollerabili, se conservato in un recipiente adatto, in condizioni definite di temperatura, di umidità e di esposizione alla luce. L’arco temporale definito come periodo di stabilità è il periodo che intercorre fra il momento della preparazione del farmaco e il momento in cui non soddisfa più i requisiti della Farmacopea, perché ha perso oltre il 10% della sua attività oppure perché è cambiata la sua tossicità generale. Ci sono tuttavia legislazioni in cui il limite accettabile di degradazione non è del 10%, come negli Stati Uniti e in Italia, ma del 5%, come nel Regno Unito, in conformità alle indicazioni dell’NHS YCD. Molti aspetti possono influenzare la stabilità del farmaco, tra cui la quantità di farmaco, l’uso di additivi e diluenti, i parametri di conservazione, la temperatura e il tempo di conservazione, e la composizione chimica e fisica della pompa elastomerica o della infusion bag utilizzata (Figura 1).
Secondo la Farmacopea ufficiale della Repubblica Italiana XII (Edizione 2008, rev. 2018) un medicamento è considerato stabile quando, in un determinato periodo di tempo, le sue proprietà essenziali non cambiano o cambiano entro limiti tollerabili, se conservato in un recipiente adatto, in condizioni definite di temperatura, di umidità e di esposizione alla luce. L’arco temporale definito come periodo di stabilità è il periodo che intercorre fra il momento della preparazione del farmaco e il momento in cui non soddisfa più i requisiti della Farmacopea, perché ha perso oltre il 10% della sua attività oppure perché è cambiata la sua tossicità generale. Ci sono tuttavia legislazioni in cui il limite accettabile di degradazione non è del 10%, come negli Stati Uniti e in Italia, ma del 5%, come nel Regno Unito, in conformità alle indicazioni dell’NHS YCD. Molti aspetti possono influenzare la stabilità del farmaco, tra cui la quantità di farmaco, l’uso di additivi e diluenti, i parametri di conservazione, la temperatura e il tempo di conservazione, e la composizione chimica e fisica della pompa elastomerica o della infusion bag utilizzata (Figura 1).
Di conseguenza, i dati di stabilità sono requisiti molto importanti per garantire la gestione della sicurezza; in particolare, la stabilità termica è fondamentale per le pompe elastomeriche, poiché queste sono spesso a stretto contatto con la pelle del paziente, quindi ad una temperatura corporea esterna (circa 34-36°C) per un periodo medio-lungo. Inoltre, l’instabilità del principio attivo potrebbe portare a un sottodosaggio, con il rischio di fallimento terapeutico e insorgenza di resistenza antimicrobica, nonché possibili effetti tossici derivanti dai prodotti di degradazione.
Conclusioni
L’OPAT rappresenta un cambiamento di paradigma nella terapia antibiotica, combinando efficacia, convenienza e sostenibilità economica. Sebbene permangano sfide legate alla selezione dei pazienti, alla gestione e al monitoraggio, i progressi tecnologici e il tentativo di standardizzazione delle procedure stanno ampliando il ruolo di questo approccio nella gestione delle malattie infettive.
Le sfide per il futuro prossimo dovranno considerare studi clinici e farmacocinetici dedicati a confermare l’uso appropriato dei diversi antibiotici in regime di OPAT, al fine di valutare la relazione tra il materiale della pompa elastomerica e la stabilità del farmaco, la miscibilità e stabilità dei farmaci con o senza altri antibiotici nel contesto di una terapia di associazione, i possibili vantaggi sia nel profilo farmacocinetico che nell’efficacia clinica in vivo, la riproducibilità dei dati dello studio in un contesto real-life.
- Norris AH, Shrestha NK, Allison GM, et al. 2018 IDSA Clinical Practice Guideline for the Management of Outpatient Parenteral Antimicrobial Therapy. Clin Infect Dis. 2019;68(1):e1-e35.
- Wolie ZT, Roberts JA, Gilchrist M, et al. Current practices and challenges of outpatient parenteral antimicrobial therapy: a narrative review. J Antimicrob Chemother. 2024;79(9):2083-2102.
- Fernández-Rubio B, Herrera-Hidalgo L, de Alarcón A, et al. Stability Studies of Antipseudomonal Beta Lactam Agents for Outpatient Therapy. Pharmaceutics. 2023;15(12):2705.
- Giuliano G, Tarantino D, Tamburrini E, et al. Effectiveness and safety of Ceftolozane/Tazobactam administered in continuous infusion through elastomeric pumps in OPAT regimen: a case series. Infect Dis (Lond). 2024;56(10):887-893.
- Van Anglen LJ, Schroeder CP, Couch KA. A Real-world Multicenter Outpatient Experience of Ceftolozane/Tazobactam. Open Forum Infect Dis. 2023;10(5):ofad173.
- Goncette V, Layios N, Descy J, et al. Continuous infusion, therapeutic drug monitoring and outpatient parenteral antimicrobial therapy with ceftazidime/avibactam: a retrospective cohort study. J Glob Antimicrob Resist. 2021;26:15-19.
- Gatti M, Rinaldi M, Tonetti T, et al. Pharmacokinetics/pharmacodynamics of cefiderocol administered by continuous infusion in a case series of critically ill patients with carbapenem-resistant Acinetobacter baumannii infections undergoing continuous venovenous haemodiafiltration (CVVHDF). Int J Antimicrob Agents. 2023;62(2):106852.
- Prinz C, Streit F, Schumann C, et al. Feasibility of Continuous Infusion of Cefiderocol in Conjunction with the Establishment of Therapeutic Drug Monitoring in Patients with Extensively Drug-Resistant Gram-Negative Bacteria. Clin Drug Investig. 2023;43(4):307-314.
- Schellong P, Wennek-Klose J, Spiegel C, et al. Successful outpatient parenteral antibiotic therapy with cefiderocol for osteomyelitis caused by multidrug resistant Gram-negative bacteria: a case report. JAC Antimicrob Resist. 2024;6(1):dlae015.
- Rinaldi M, Cojutti PG, Zamparini E, et al. Population pharmacokinetics and Monte Carlo simulation for dosage optimization of fosfomycin in the treatment of osteoarticular infections in patients without renal dysfunction. Antimicrob Agents Chemother. 2023;65(5):e02038-20







