Nella storia naturale delle malattie croniche del fegato, lo sviluppo dell’ipertensione portale rappresenta la prima complicanza, con l’ipertensione portale clinicamente significativa (CSPH) che costituisce il principale fattore di rischio per lo scompenso clinico dell’epatopatia, definito dalla comparsa di ascite, encefalopatia epatica e sanguinamento da varici esofago-gastriche (1).
L’identificazione dei pazienti con CSPH è cruciale per la messa in atto di strategie di gestione personalizzate volte a prevenire lo scompenso epatico. Il gradiente di pressione venosa epatica (HVPG) ≥10 mmHg è il gold standard per diagnosticare la CSPH (1). Tuttavia, la misurazione di HVPG è una procedura invasiva, relativamente costosa e richiede competenze specifiche, fattori che ne limitano l’uso diffuso. Nell’ultimo decennio, i test non invasivi hanno rivoluzionato la diagnosi di CSPH nelle epatopatie croniche. Essi hanno contribuito a spostare l’attenzione dalla semplice stadiazione istologica delle malattie croniche del fegato alla stima del rischio di complicanze legate all’ipertensione portale, che impattano sulla prognosi. Questo cambiamento di paradigma è stato reso possibile dalla validazione estesa della misurazione mediante elastografia della rigidità epatica (Liver Stiffness Measurement, LSM) in tutte le eziologie delle epatopatie.
Cambio di paradigma
Oggi la valutazione non invasiva delle epatopatie croniche è un pilastro fondamentale nella gestione delle malattie epatiche. In tutti i pazienti con epatopatia cronica,indipendentemente dall’eziologia, la stadiazione non invasiva effettuata mediante tecniche elastografiche in aggiunta all’imaging, sia alla diagnosi, che nel corso del follow-up a lungo termine, nei centri epatologici ma anche in setting meno specialistici, è essenziale per l’identificazione dei pazienti con malattia avanzata, ai fini dell’ottimizzazione della cura, del miglioramento della prognosi e qualità di vita dei pazienti. La LSM, qualunque sia la tecnica elastografica utilizzata, fornisce informazioni prognostiche nel paziente epatopatico (2). Il cut-off di LSM ≥10 kPa, misurato mediante elastografia transiente controllata da vibrazioni (VCTE), definisce l’epatopatia cronica avanzata compensata (cACLD) (2), ossia identifica la popolazione di pazienti con epatopatia cronica a rischio di complicanze epatiche. I pazienti con epatopatia cronica e LSM inferiore a 10 kPa, misurato con VCTE, hanno un rischio trascurabile (≤1%) di scompenso e morte fegato-relata a 3 anni (3). Nei pazienti con epatopatia cronica e LSM uguale o superiore a 10 kPa (ossia nei pazienti con cACLD), questo rischio aumenta progressivamente all’aumentare dei valori di LSM e dipende dallo sviluppo di CSPH (3).
In tale contesto, applicando la regola del 5 per i valori di LSM (5-10-15-20-25 kPa) proposta da un gruppo di esperti durante la Consensus Conference di Baveno VII, un valore di LSM <15 kPa associato a una conta piastrinica ≥150.000/mcl può escludere la CSPH, mentre un valore di LSM ≥25 kPa può confermarla (3). Tuttavia, esiste un’area grigia di rischio indeterminato per i valori di LSM compresi tra 15 e 25 kPa, che riguarda circa la metà dei pazienti con cACLD (4), in cui la CSPH non può essere definitivamente esclusa o confermata (Figura 1).
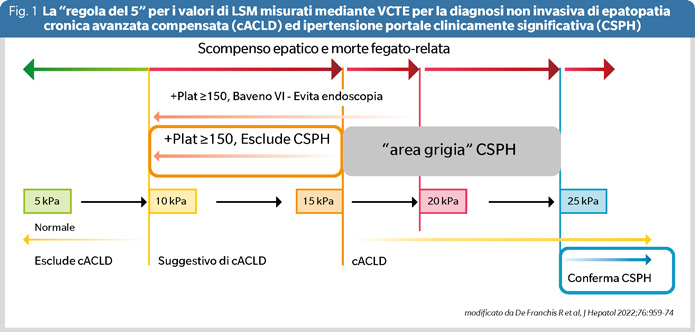
La misurazione della rigidità splenica (Spleen Stiffness Measurement, SSM) mediante VCTE è stata introdottaproprio per integrare la LSM nella valutazione non invasivadell’ipertensione portale e del rischio di complicanzeassociate. Negli ultimi anni, la misurazione della rigiditàsplenica tramite VCTE è emersa come uno strumentonon invasivo promettente, con una buona accuratezzadiagnostica nella predizione dell’ipertensione portale clinicamente significativa e nell’identificazione delle variciad alto rischio di sanguinamento nei pazienti con epatopatiacronica avanzata (5). Poiché l’ipertensione portalecausa congestione della milza, iperplasia, angiogenesi,fibrogenesi, e iperattivazione del tessuto linfoide, la SSMè particolarmente indicata per predire la presenza e ilgrado di ipertensione portale.
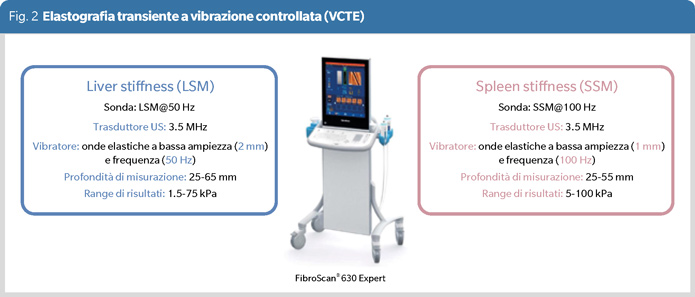
La SSM si misura mediante VCTE utilizzando un modulo dedicato alla milza (100 Hz), disponibile sugli strumenti di ultima generazione (FibroScan® 630 Expert, Echosens, Parigi), che dispongono anche di sonda ultrasonografica per la localizzazione splenica (Figura 2). Lo strumento emette onde elastiche (di ampiezza 1 mm e frequenza 100 Hz) e misura la velocità di propagazione di tali onde nel parenchima splenico, velocità che aumenta proporzionalmente alla rigidità dell’organo. È una metodica semplice e rapida, affidabile e altamente riproducibile (6). Inoltre, la sua riproducibilità non è significativamente influenzata dal sovrappeso (6). La milza è fisiologicamente meno elastica del fegato e la mediana dei valori di SSM riportata nei soggetti sani è pari a 16.1 kPa, con un range interquartile compreso tra 14.6 e 18.7 kPa (6).
Numerosi studi hanno documentato una stretta correlazione tra i valori di SSM e di HVPG. Dati solidi sull’utilizzo di SSM nella predizione della CSPH sono stati recentemente pubblicati. Una meta-analisi di dati individuali ha dimostrato che l’uso sequenziale dei criteri di Baveno VII (LSM <15 kPa e conta piastrinica ≥150.000/mcl per l’esclusione di CSPH e LSM ≥25 kPa per la conferma di CSPH) e di un singolo cut-off di SSM (SSM ≤40 o >40 kPa) riduce la proporzione di pazienti nell’area grigia di rischio indeterminato di CSPH dal 48% al 9%, aumentando la percentuale di pazienti correttamente classificati come affetti da CSPH dal 57% all’88% (4).
Recentemente su Lancet Gastroenterology & Hepatology è stato pubblicato uno studio multicentrico europeo condotto per indagare il ruolo della SSM nella valutazione non invasiva della CSPH (7). Includendo 407 pazienti con cACLD di diversa eziologia (40% metabolica, 33% metabolica/alcolica, 18% virale, 9% altre eziologie) sottoposti a misurazione di HVPG, LSM e SSM mediante VCTE, gli autori hanno dimostrato che l’aggiunta di SSM a LSM, conta piastrinica e indice di massa corporea (BMI) migliora la diagnosi non invasiva di CSPH (7). Tra i 407 pazienti la prevalenza complessiva di CSPH era del 59%, nei soggetti con epatopatia a genesi metabolica/alcolica 69% (7). Analizzando le caratteristiche operative di diversi modelli per la diagnosi non invasiva di CSPH, gli autori hanno documentato che implementare i criteri di Baveno VII con i cut-off di SSM <25 kPa e >55 kPa ottimizza la diagnosi non invasiva di CSPH con performance diagnostiche eccellenti nell’escludere la CSPH (7). Pertanto, l’integrazione di tali criteri nella pratica clinica risulta efficace nel ridurre la possibilità di diagnosi mancate di CSPH. Dai dati dello studio, inoltre, è emerso l’impatto significativo e indipendente del BMI nella predizione della CSPH: un BMI basso riduce l’accuratezza del modello di Baveno VII nell’escludere la CSPH, mentre un BMI elevato peggiora le sue performance diagnostiche nel confermarla (7).
Stima di rischio personalizzata
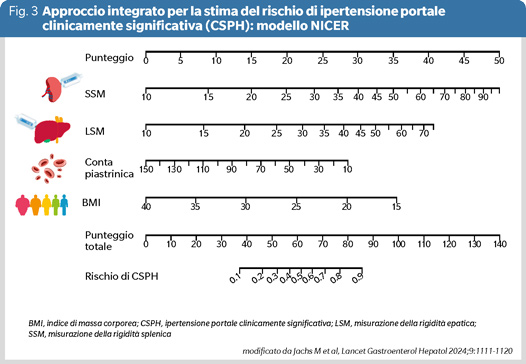
Sulla base dei risultati ottenuti, gli autori hanno proposto l’utilizzo nella pratica clinica del modello Non-Invasive CSPH Estimated Risk (NICER), ossia l’integrazione di SSM, LSM, conta piastrinica e BMI per una stima personalizzata del rischio di CSPH (7) (Figura 3). Questo approccio è fondamentale per definire il trattamento e prevenire lo scompenso nei pazienti con cACLD e CSPH, migliorandone infine la prognosi.
Un’applicazione clinica chiave della valutazione del rischio di CSPH è, infatti, guidare l’inizio della terapia con carvedilolo o beta-bloccanti non selettivi per prevenire lo scompenso epatico (8,9). La soglia di rischio di CSPH al quale è opportuno iniziare il trattamento per migliorare gli outcome clinici e prevenire lo scompenso epatico deve essere ancora stabilita. In linea con gli studi sopracitati, un altro lavoro recente ha documentato come una stratificazione del rischio adeguata a selezionare i candidati al trattamento con carvedilolo possa essere ottenuta con un algoritmo completamente non invasivo, ossia un modello sequenziale con i criteri di Baveno VII e SSM (10). Nuove evidenze sui benefici del carvedilolo nella prevenzione dello scompenso per i pazienti affetti da cACLD e LSM ≥25 kPa potranno emergere da un trial clinico randomizzato attualmente in corso (11).
La combinazione di SSM con LSM può migliorare significativamente anche la stratificazione del rischio di scompenso epatico (10,12). Uno studio monocentrico condotto su 114 pazienti affetti da colangite biliare primitiva ha documentato che combinare LSM e SSM consente l’identificazione del sottogruppo di soggetti ad alto rischio di scompenso epatico a breve termine, chenecessitano di più stretto monitoraggio clinico. In questo studio, il rischio di scompenso a 24 mesi è risultato pari al 41% nei pazienti con entrambi LSM ≥10 kPa e SSM >40 kPa e pari a 0% in tutte le altre categorie di pazienti (12). Questi risultati corroborano il ruolo della SSM come strumento complementare a LSM.
Infine, la combinazione di LSM e SSM e conta piastrinica, risulta utile nell’identificare i soggetti con una bassa probabilità di avere varici esofagee ad alto rischio di sanguinamento, consentendo così di evitare esami endoscopici non necessari (5,12).
Ulteriori dati prospettici con lungo follow-up sono necessari per convalidare gli algoritmi basati su SSM e stabilire se valutazioni dinamiche, ripetute nel tempo, di SSM e LSM per la stima non invasiva del rischio di CSPH e di scompenso epatico possano essere utili nella pratica clinica.
In attesa di nuove raccomandazioni dagli esperti, gli epatologi possono perfezionare la stima del rischio di CSPH nei pazienti con cACLD includendo la SSM nel work-up diagnostico e considerando l’impatto del BMI, indipendentemente dall’eziologia della malattia epatica.
Aspetti principali
- La misurazione della rigidità splenica (SSM) è una metodica non invasiva, rapida e riproducibile per la valutazione dell’ipertensione portale nelle epatopatie croniche
- Pur non sostituendo completamente i metodi invasivi come la misurazione di HVPG, la SSM è un importante strumento di supporto nella gestione clinica dei pazienti con epatopatia cronica per la predizione del rischio di ipertensione portale clinicamente significativa, di scompenso e di varici ad alto rischio di sanguinamento
- Per i pazienti a rischio di scompenso, l’utilizzo di questa metodica può guidare le decisioni riguardanti l’avvio o la modifica di interventi per prevenire lo sviluppo del primo scompenso, evitare ulteriori scompensi, ridurre il rischio di ospedalizzazione e di mortalità
- Ulteriori studi contribuiranno alla standardizzazione di cut-off diagnostici ai fini dell’implementazione di questa tecnica nella pratica clinica di routine
- D’Amico G, Morabito A, D’Amico M, et al. Clinical states of cirrhosis and competing risks. J Hepatol. 2018;68(3):563-576.
- de Franchis R. Expanding consensus in portal hypertension. J Hepatol. 2015;63(3):743-752.
- de Franchis R, Bosch J, Garcia-Tsao G, et al. Baveno VII – Renewing consensus in portal hypertension. J Hepatol. 2022;76(4):959-974.
- Dajti E, Ravaioli F, Zykus R, et al. Accuracy of spleen stiffness measurement for the diagnosis of clinically significant portal hypertension in patients with compensated advanced chronic liver disease: a systematic review and individual patient data meta-analysis. Lancet Gastroenterol Hepatol. 2023;8(9):816-828.
- Stefanescu H, Marasco G, Calès P, et al. A novel spleen-dedicated stiffness measurement by FibroScan® improves the screening of high-risk oesophageal varices. Liver Int. 2020;40(1):175-185.
- Rigamonti C, Cittone MG, Manfredi GF, et al. High reproducibility of spleen stiffness measurement by vibration-controlled transient elastography with a spleen-dedicated module. Hepatol Commun. 2022;6(11):3006-3014.
- Jachs M, Odriozola A, Turon F, et al. Spleen stiffness measurement by vibration-controlled transient elastography at 100 Hz for non-invasive predicted diagnosis of clinically significant portal hypertension in patients with compensated advanced chronic liver disease: a modelling study. Lancet Gastroenterol Hepatol. 2024;9(12):1111-1120.
- Turco L, Reiberger T, Vitale G, et al. Carvedilol as the new non-selective beta-blocker of choice in patients with cirrhosis and portal hypertension. Liver International. 2023;43(6):1183-1194.
- Turco L, Taru MG, Vitale G, et al. Beta-Blockers Lower First Decompensation in Patients With Cirrhosis and Enduring Portal Hypertension After Etiological Treatment. Clin Gastroenterol Hepatol. 2024:S1542-3565(24)00780-8.
- Dajti E, Villanueva C, Berzigotti A, et al. Exploring algorithms to select candidates for non-selective beta-blockers in cirrhosis: A post hoc analysis of the PREDESCI trial. J Hepatol. 2025;82(3):490-498.
- Liu C, Zhang L, Zhang S, et al. Carvedilol to prevent decompensation of cirrhosis in patients with clinically significant portal hypertension stratified by liver stiffness: study protocol for a randomied, double-blind, placebo-controlled, multicentre trial in China. BMJ Open. 2024;14(7):e081623.
- Rigamonti C, Cittone MG, Manfredi GF, et al. Spleen stiffness measurement predicts decompensation and rules out high-risk oesophageal varices in primary biliary cholangitis. JHEP Reports. 2024;6(1):100952.







