Lo studio sistematico della fibrosi epatica in campo clinico ha inizio nel 1958 con la introduzione dell’Ago di Menghini: un sistema di ago 1.4-1.8mm, collegato a siringa per aspirazione, che permetteva di ottenere un frustolo cilindrico di tessuto epatico (circa 1/50.000 del volume del fegato) mediante puntura attraverso uno degli ultimi spazi intercostali di destra, in anestesia locale. Questo approccio invasivo alla fibrosi (dolore nel 30-50%; sanguinamento importante nello 0.6% e mortalità fino a 0.1%) è stato usato di routine fino ai primi anni del 2000, essendo l’unico modo di valutare in vivo l’evoluzione fibrotica del fegato (biopsia intralaparoscopica e transgiugulare riguardano casi selezionati).
I risultati della biopsia epatica possono però essere inaccurati per insufficienza del campione, disomogeneità della fibrosi e variabilità di giudizio dell’osservatore. Per contro, le metodiche di imaging (ecografia, TAC, RM), che valutano l’organo nella sua interezza, hanno una buona accuratezza solo per gli stadi fibrotici più avanzati.
I primi lavori scientifici relativi ad un approccio strumentale non invasivo alla fibrosi epatica si trovano a partire dal 2003-2005 (1-3) e riguardano una apparecchiatura dedicata solo a questo scopo. Lo strumento proposto (che per molti anni è stato l’unico disponibile) è stato chiamato FibroScan® (Echosens, Paris) e si basa su una tecnica definita Transient Elastography. Si tratta di una apparecchiatura (Figura 1) che unisce un dispositivo meccanico a pistone ad una piccola sonda ecografica che aiuta nella scelta del punto migliore ma non dà origine ad immagini bidimensionali del fegato. La procedura viene eseguita in decubito supino, attraverso gli spazi intercostali corrispondenti al lobo epatico destro. Alla richiesta dell’operatore si determina una brevissima e circoscritta pressione sul punto di applicazione scelto.
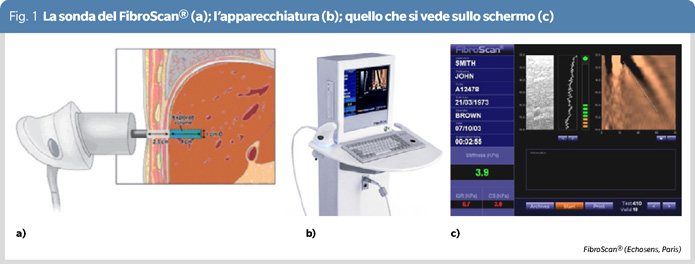
L’urto contro la parete toracica determina una rapida compressione/rilascio dei tessuti sottostanti che raggiunge e penetra il fegato per alcuni cm. Si realizzano così onde elastiche (shear waves) longitudinali la cui progressione viene simultaneamente valutata tramite ultrasuoni per determinarne la velocità. Si calcola che il volume di tessuto valutato con Fibroscan® sia 200 volte superiore al frustolo di una biopsia epatica standard.
A velocità elevate delle onde corrisponde una maggiore fibrosi; i risultati sono espressi in kilo Pascal (kPa), unità di misura che quantifica la rigidità (stiffness) del tessuto. Vengono effettuate almeno 10 misurazioni (utilizzando spazi intercostali diversi). Nel referto devono essere fornite la percentuale di successo, la media, la deviazione standard, la mediana, il valore interquartile ed il rapporto interquartile/mediana. Il valore della mediana è quello utilizzato per il risultato finale. Il rapporto interquartile/mediana (accettabile se <30%) esprime una misura della affidabilità dell’esame.
L'interpretazione dei risultati
Un risultato normale (fino a 5.5 kPa) è sempre affidabile ed esclude la presenza di fibrosi. In caso di fegato fibrotico si avranno valori di 6-13 kPa; in caso di cirrosi la stiffness raggiunge valori di 13-17 kPa. Il cut-off per la diagnosi di cirrosi epatica varia però a seconda della etiologia. Lo stato di cirrosi epatica può presentare anche valori molto elevati (20-35-70 kPa) che correlano con maggiore rischio di complicanze (ipertensione portale con varici a rischio sanguinamento, rischio aumentato di epatocarcinoma). I risultati della Elastografia devono perciò essere interpretati da uno specialista (Epatologo/Gastroenterologo/Internista) che conosca bene la situazione clinica del paziente.
Un problema importante nella interpretazione dei risultati è inoltre rappresentato dai cosiddetti fattori di confusione (4). Vi sono alcune situazioni fisiologiche o patologiche che determinano un incremento della stiffness epatica ma simulano la presenza di fibrosi. Il mancato rispetto del digiuno (almeno 4 ore), incrementi delle transaminasi (oltre 5 volte il valore massimo normale), severa infiltrazione steatosica, congestione venosa del fegato per scompenso cardiaco, fistola arteriosa con iperafflusso ematico, ostruzione delle vie biliari, infiltrazione del parenchima epatico per amiloidosi sono tutti fattori che possono far aumentare il valore della stiffness senza significare necessariamente fibrosi. Vi sono inoltre alcune situazioni che non permettono una corretta esecuzione della Elastografia con FibroScan®: obesità marcata (che allontana il fegato dalla parete), spazi intercostali costituzionalmente stretti; ascite.
Nuovi approcci elasto-sonografici
La Elastografia è stata praticata per moltissimi anni utilizzando l’unico tipo di apparecchiatura disponibile ma la evoluzione tecnologica ha portato allo sviluppo di nuovi approcci che hanno risolto alcuni problemi. In questi nuovi sistemi la caratteristica fondamentale è quella di sostituire l’impulso meccanico con la compressione determinata dagli stessi treni di ultrasuoni emessi dalla sonda ecografica, che attraversano a ripetizione il tessuto epatico e ne determinano microscopiche deformazioni da compressione/rilasciamento con generazione di onde secondarie trasversali (shear waves). La stessa sonda è infatti in grado di emettere ultrasuoni per l’imaging convenzionale, ma anche di valutare la velocità di propagazione delle shear waves e, di conseguenza, della stiffness. Con questi approcci si utilizza un normale ecografo con software apposito.
Sono oggi in uso clinico due tipi di approccio elasto-sonografico:
- point shear waves Elastography che valuta un’area ridotta (10x5mm) di tessuto
- 2D shear waves Elastography che valuta un’area più estesa (10x40mm).
Nel primo caso si sovrappone all’immagine del tessuto epatico una finestra ROI (region of interest) nella quale verrà eseguita una valutazione solo numerica.
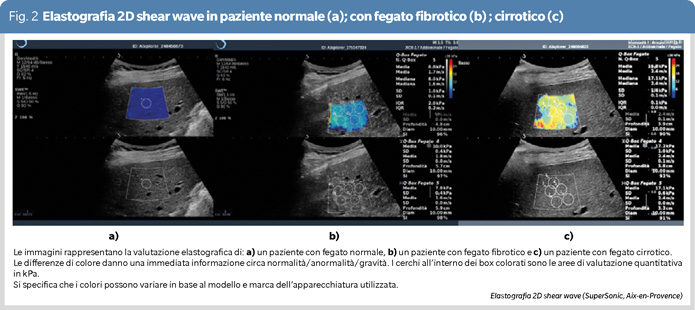
Nel secondo caso, la ROI apparirà colorata in modi diversi a seconda della rigidità del tessuto, in accordo con un codice colore prestabilito, permettendo una valutazione immediata della normalità/anormalità del tessuto epatico esaminato (Figura 2); almeno 5 valutazioni quantitative numeriche della stiffness sono poi eseguite all’interno delle ROI colorate.
La Elastografia 2DSW richiede una capacità/velocità di calcolo nettamente superiori alla Elastografia point ed è pertanto inserita in macchine di livello medio-superiore che si avvalgono di computer più performanti.
I nuovi approcci ecografici hanno permesso di ovviare ad alcuni limiti della Elastografia tradizionale: spessore di parete, spazi intercostali ridotti, ascite, lesioni focali sulla linea di valutazione, costo della apparecchiatura.
Le applicazioni cliniche della Elastografia (5) sono oggi rappresentate dalle epatopatie croniche associate a epatite C, MASH (metabolic associated steato-hepatitis) e MASLD (metabolic associated steatotic liver disease), epatite B, epatiti autoimmuni, epatopatia alcoolica. In conclusione la Elastografia costituisce un metodo non invasivo, di basso costo, ripetibile, bene accetto dal paziente, con risposta in pochi minuti, per la rapida valutazione della fibrosi epatica.
Al momento attuale, il ricorso alla biopsia epatica è stato fortemente ridotto dalla introduzione della Elastografia e viene eseguita per la diagnostica etiologica di alcune epatopatie, per motivi di ricerca e, solo in casi selezionati, per la fibrosi epatica (6).
- Sandrin L, Fourquet B, Hasquenoph JM et al. Transient Elastography: a new non invasive method for assesment of hepatic fibrosis.Ultrasound Med biol 2003;29:1705-13.
- Ziol M, Handra-Luca A, Kettaneh A et al. Non invasive assesment of liver fibrosis by measurement of stiffness in patients with chronic hepatitis C. Hepatology 2005;41:48-54.
- Foucher J, Chanteloup E, Vergniol J et al. Diagnosis of cirrhosis by transient elastography (FibroScan): a prospective study. Gut 2006;55:403-08.
- Mulazzani L, Cantisani V, Piscaglia F. Different techniques for ultrasound liver Elastography. J Hepatol 2019;70:545-47.
- Cosgrove D, Piscaglia F, Bamber J et al EFSUMB Guidelines and Recommendations on clinical use of ultrasound elastography. Part two: clinical applications. Ultraschall in Med 2013;34:238-253.
- Tapper E.B and Lok A.S.F. Use of liver Imaging and biopsy in clinical practice. N Engl J Med 2017;377:756-68.







