Il testing per l’HIV e le malattie sessualmente trasmissibili (MTS) rappresenta uno dei pilastri fondamentali nella prevenzione e nel controllo di queste infezioni.
L’importanza di ampliare l’accesso al testing è stata evidenziata da numerose istituzioni sanitarie globali, tra cui l’Organizzazione Mondiale della Sanità (OMS) e UNAIDS (1), che puntano a obiettivi ambiziosi come l’eliminazione dell’HIV entro il 2030. Tuttavia, le barriere al testing, che spaziano da ostacoli sociali a limitazioni infrastrutturali, richiedono approcci innovativi per raggiungere popolazioni vulnerabili e aumentare la consapevolezza.
Importanza del testing precoce
Il testing tempestivo è cruciale per identificare le infezioni nelle prime fasi, quando l’intervento terapeutico può prevenire complicazioni e ridurre significativamente la trasmissione.
Nel contesto dell’HIV, la terapia antiretrovirale (ART) è in grado di sopprimere la carica virale a livelli non rilevabili (2), rendendo l’individuo incapace di trasmettere il virus (U=U, Undetectable=Untransmittable). Per le MTS, il trattamento precoce riduce il rischio di complicanze come infertilità, malattia infiammatorie pelviche e aumento del rischio di contrarre l’HIV (3).
Barriere al testing
Le barriere principali al testing includono:
- stigma e discriminazione. Molte persone evitano il testing per timore di essere giudicate o stigmatizzate
- accessibilità limitata. In alcune aree l’accesso a strutture sanitarie adeguate è scarso
- costi associati. Nonostante molti programmi offrano test gratuiti, il costo indiretto (in particolare l’esecuzione dei test molecolari) può rappresentare un ostacolo (4)
- mancanza di consapevolezza. Alcune persone non sono consapevoli dell’importanza del testing o non percepiscono il proprio rischio.
Strategie per ampliare il testing
Numerosi approcci innovativi sono stati proposti e implementati per superare queste barriere.
Self-testing (autotest). L’autotest per l’HIV è una delle strategie più promettenti per raggiungere popolazioni difficili da coinvolgere. Disponibile in diversi formati (salivari o basati sul sangue), consente alle persone di effettuare il test in maniera privata e anonima. Studi hanno dimostrato che l’autotest è altamente accettato, in particolare tra giovani, uomini che hanno rapporti sessuali con uomini (MSM) e popolazioni migranti (5).
Testing in contesti non clinici. Portare il testing al di fuori delle strutture sanitarie tradizionali, ad esempio in comunità, scuole, luoghi di lavoro e luoghi di socializzazione, ha mostrato un forte potenziale per aumentare la copertura. Eventi come campagne mobili di testing sono strumenti efficaci per raggiungere popolazioni marginalizzate (6).
Utilizzo della tecnologia digitale. App per smartphone e portali online possono facilitare l’accesso a informazioni sul testing, la prenotazione di appuntamenti e l’invio di autotest a domicilio. Inoltre, i promemoria via SMS o app hanno dimostrato di aumentare i tassi di testing ripetuto tra le popolazioni ad alto rischio (6).
Integrazione del testing per HIV e MTS. L’integrazione del testing per l’HIV con altre MTS permette un approccio estensivo alla salute sessuale. Questo metodo migliora l’efficienza dei programmi di testing e riduce la frammentazione dei servizi. Ad esempio, offrire test combinati per HIV, sifilide e gonorrea durante una singola visita aumenta l’accettabilità e la convenienza degli utenti (7).
Coinvolgimento della comunità. Le organizzazioni comunitarie svolgono un ruolo cruciale nel costruire fiducia e abbattere le barriere sociali. La formazione di peer educator e l’utilizzo di leader comunitari per promuovere il testing sono strategie comprovate per aumentare l’accettabilità dei test (8).
Offerte di incentivi. In alcune aree, l’offerta di incentivi economici o materiali, come voucher o prodotti di base, ha motivato le persone a sottoporsi al test. Tuttavia, questo approccio richiede un’analisi etica e finanziaria approfondita per garantirne la sostenibilità.
Politica e sistemi sanitari
 L’implementazione su larga scala di queste strategie richiede un forte supporto politico e un’adeguata infrastruttura sanitaria. Politiche che garantiscono la gratuità dei test, campagne di sensibilizzazione a livello nazionale e investimenti in tecnologie diagnostiche innovative sono fondamentali per ampliare l’accesso. Inoltre, la formazione continua degli operatori sanitari è essenziale per ridurre lo stigma e migliorare l’esperienza degli utenti.
L’implementazione su larga scala di queste strategie richiede un forte supporto politico e un’adeguata infrastruttura sanitaria. Politiche che garantiscono la gratuità dei test, campagne di sensibilizzazione a livello nazionale e investimenti in tecnologie diagnostiche innovative sono fondamentali per ampliare l’accesso. Inoltre, la formazione continua degli operatori sanitari è essenziale per ridurre lo stigma e migliorare l’esperienza degli utenti.
Sfide future e conclusioni
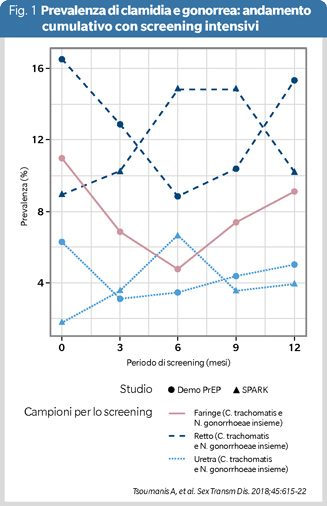
Nonostante i progressi, persistono sfide significative. La sostenibilità economica dei programmi di testing e dell’offerta vaccinale in alcune comunità è un ostacolo che richiede attenzione continua. Per utilizzare al meglio le risorse globali, il testing delle MTS in persone completamente asintomatiche potrebbe essere rivisto, come sta già succedendo in alcuni Paesi europei (9). In particolare una review del 2018 già dimostrava come lo screening intensivo non avesse effetto sulla prevalenza dell’infezione da clamidia e gonorrea (Figura 1) (10).
L’espansione del testing per HIV e MTS richiede un approccio multidimensionale che combini innovazione tecnologica, coinvolgimento comunitario e supporto politico.
Le strategie discusse possono rappresentare passi significativi verso l’obiettivo di eliminare l’HIV come problema di salute pubblica e di ridurre l’impatto delle MTS a livello globale. Tuttavia, il successo dipenderà dalla capacità di adattare questi interventi ai contesti locali e di affrontare le barriere persistenti.
- UNAIDS www.unaids.org
- Rodger AJ, Cambiano V, Bruun T, et al. Risk of HIV transmission through condomless sex in serodifferent gay couples with the HIV-positive partner taking suppressive antiretroviral therapy (PARTNER): final results of a multicentre, prospective, observational study. Lancet. 2019;393(10189):2428-2438.
- Audu O, Musa BOP, Usman A, et al. Comparative assessment of Chlamydia trachomatis pathogen prevalence, and the determination of host gyneco-epidemiological and immunological associated risk factors in female infertility. Cytokine. 2025;185:156819.
- Ackerman A. The effect of combat exposure on sexually transmitted diseases. Econ Hum Biol. 2022;46:101142.
- Zhang Y, Holt M, Chan C, et al. National Surveillance of Home-Based HIV Testing Among Australian Gay and Bisexual Men, 2018-2020: Uptake After Commercial Availability of HIV Self-Tests. AIDS Behav. 2023;27(12):4106-4113.
- Zhu H, Stadnick NA, Stockman JK, et al. Intersectional stigma among Latino MSM and HIV prevention: barriers to HIV prevention and strategies to overcome the barriers. AIDS Care. 2025;37(1):88-98.
- Marley G, Tan RKJ, Wu D, et al. Pay-it-forward gonorrhea and chlamydia testing among men who have sex with men and male STD patients in China: the PIONEER pragmatic, cluster randomized controlled trial protocol. BMC Public Health. 2023;23(1):1182.
- Conserve DF, Abu-Ba’are GR, Janson S, et al. Development and feasibility of the peer and nurse-led HIV Self-Testing Education and Promotion (STEP) intervention among social networks of men in Dar es Salaam, Tanzania: application of the ADAPT-ITT model. BMC Health Serv Res. 2024;24(1):1166.
- Van Praet JT, Henrard S, Kenyon C, et al. Belgian 2024 guidance on the use of preexposure prophylaxis. Acta Clin Belg 2024;79:121-29.
- Tsoumanis A, Hens N, Kenyon CR. Is screening for chlamydia and gonorrhea in men who have sex with men associated with reduction of the prevalence of these infections? A systematic review of observational studies. Sex Transm Dis. 2018;45:615-22.







